Hi hữu bé sơ sinh khuyết da đầu bẩm sinh
- 10:43 23-09-2022
- In ra
- Đóng cửa sổ này
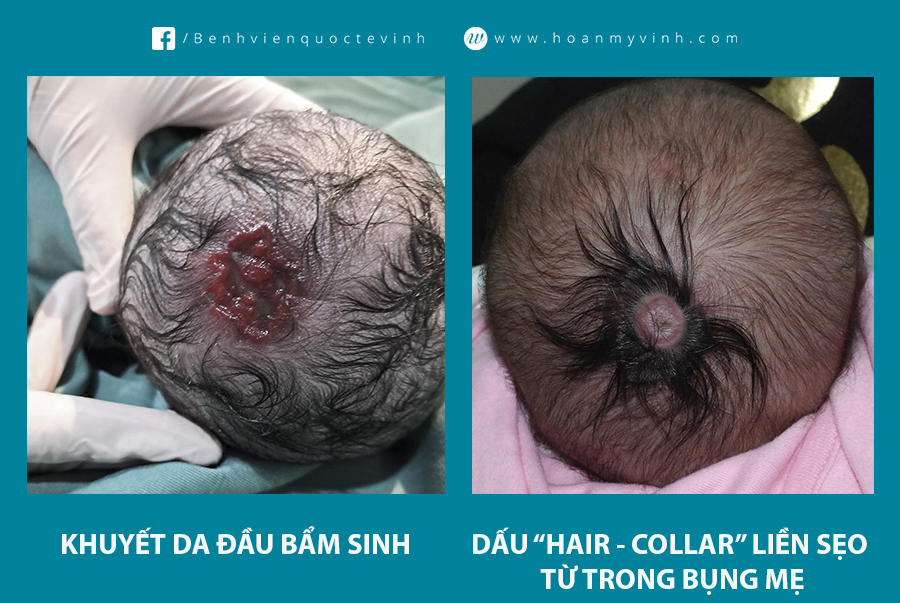
Ngày 3/9/2022, Bệnh viện Quốc tế Vinh tiếp nhận một trường hợp sản phụ N.T.T, 35 tuổi, ở Hưng Dũng, TP Vinh mang thai lần 3 vào theo dõi chuyển dạ. Tiền sử sản phụ không có vấn đề gì bất thường. Hai bé đầu sinh thường bình thường và hiện tại chưa thấy bất thường về phát triển. Quá trình chuyển dạ bé thứ 3 bình thường, sau sinh trẻ khóc ngay, khám trẻ thấy khuyết một vùng da đầu ở đỉnh chẩm.
Bé được chẩn đoán: Khuyết da đầu bẩm sinh (Aplasia cutis congenita - ACC)
Bệnh lý khuyết da đầu bẩm sinh (ACC) là gì?
 |
|
Khuyết da đầu bẩm sinh là một khuyết tật da bẩm sinh hiếm gặp với tỷ lệ 1 - 3/10000 ca sinh, đặc trưng bởi sự thiếu da tại một vùng hay toàn bộ cơ thể. Bệnh sinh chưa được hiểu rõ, có thể do sự phát triển da trước sinh suy giảm. Bệnh có thể biểu hiện đơn độc hoặc kết hợp nhiều tổn thương trên cơ thể, 70 - 90% khu trú ở đỉnh da đầu. Mặc dù hầu hết các tổn thương đều tự lành nhưng có mốt số vị trí và đặc điểm lâm sàng cần khám kỹ để sàng lọc các dị tật mô mềm khác.
Phân loại
Một phân loại cho ACC đã được đề xuất vào năm 1986, vẫn được chấp nhận cho đến ngày nay và được trình bày dưới đây:
Nhóm 1: Tổn thương da đơn độc thường gặp trên da đầu
Nhóm 2: Tổn thương da đầu với dị tật chi
Nhóm 3: Tổn thương da đầu và với biểu bì và bã
Nhóm 4: Tổn thương da đầu kết hợp dị tật phôi thai
Nhóm 5: Tổn thương da với u nhú thai nhi liên quan hoặc nhồi máu nhau thai
Nhóm 6: Tổn thương da với bệnh viêm da do epidermolysis bullosa
Nhóm 7: Tổn thương khu trú ở tứ chi mà không phồng rộp
Nhóm 8: Tổn thương da do chất gây quái thai cụ thể
Nhóm 9: Tổn thương da liên quan đến hội chứng dị tật
Nguyên nhân
Căn nguyên của khuyết da đầu bẩm sinh có thể cho nhiều yếu tố. Di truyền và các yếu tố ngoại sinh có thể đóng một vai trò trong việc phát triển các tổn thương.
Các nguyên nhân ngoại sinh nghi ngờ bao gồm: Nhồi máu nhau thai, các chất gây quái thai như methimazole, nhiễm trùng trong tử cung, chấn thương và dị tật ống thần kinh.
ACC cũng có thể liên quan đến một số hội chứng di truyền, bao gồm: Hội chứng Adams-Oliver, hội chứng Bart và hội chứng Setleis.
Hội chứng Adams-Oliver là hội chứng ACC trên da đầu phối hợp với khuyết tật hộp sọ, dị tật rối loạn mạch máu da bẩm sinh, và khuyết tật chi với dị tật tim.
Hội chứng Bart là hội chứng ACC của chi dưới với chứng tăng tiết sắc tố da.
Hội chứng Setleis là hội chứng ACC thái dương hai bên với khuôn mặt sư tử
Mô bệnh học
Các phát hiện mô bệnh học của các tổn thương chưa lành bao gồm biểu bì và hoặc hạ bì với sự vắng mặt/tăng sinh của các mạch máu.
Đánh giá
Theo Mesrati và cộng sự, ACC có thể liên quan đến các bất thường hình thái cơ bản trong khoảng 37% trường hợp, bao gồm các dị tật cơ bản về xương, dị thường mạch máu, hoặc dị dạng thần kinh. Do đó, bác sĩ lâm sàng cần thận trọng khi đánh giá sự liên quan của bệnh bằng hình ảnh. Tổn thương da đầu ở đỉnh giữa, dấu hiệu “Hair – Collar” và vết mạch máu đều được chứng minh là những dấu hiệu mạnh mẽ cho sự liên quan của sọ hoặc hệ thần kinh trung ương.
Các tổn thương da đầu nhỏ ít có khả năng liên quan đến các khuyết tật cơ bản và thường tự lành trong vòng vài tháng; do đó, việc theo dõi những tổn thương này mà không cần chụp thêm hình ảnh là có thể chấp nhận được. Đối với các tổn thương loét, lớn hơn, siêu âm cung cấp một đánh giá tương đối tốt trong khi không gây khó chịu cho trẻ. Nếu có bất thường trên siêu âm, MRI nên được đề xuất.
Chẩn đoán phân biệt
U màng não là một khiếm khuyết ống thần kinh nghiêm trọng, nơi túi thần kinh nhô ra khỏi thần kinh trung ương và có thể biểu hiện dưới dạng khuyết tật da ở giữa hoặc màng bao phủ, thường là trên da đầu.
Một số tổn thương ACC dạng màng có thể giống như u nang bìu bẩm sinh, mặc dù u nang trước đây sẽ có dạng mờ hơn.
Một tỷ lệ nhỏ các tổn thương sẽ lành trong buồng tử cung, xuất hiện dưới dạng sẹo teo không có lông, có thể bị nhầm với u biểu bì.
Điều trị
Cách tiếp cận để quản lý người bệnh ACC khác nhau dựa trên kích thước của tổn thương và liệu các khuyết tật cơ bản có xuất hiện hay không.
Đối với các tổn thương nhỏ, dưới 4 cm mà không có thêm phát hiện, nên làm sạch tổn thương hàng ngày bằng cách bôi thuốc mỡ kháng khuẩn tại chỗ cho đến khi lành hẳn. Các tổn thương thường sẽ lành trong vòng vài tuần đến vài tháng với sẹo teo, không có lông.
Các tổn thương lớn hơn 4 cm thường liên quan đến các khuyết tật cơ bản và tăng nguy cơ biến chứng, bao gồm xuất huyết, huyết khối tĩnh mạch và nhiễm trùng. Nên phẫu thuật điều trị sớm để tránh những biến chứng này.
Tác giả: Kim Chung
Nguồn tin: nguoiduatin.vn